尿道炎和陰道炎是兩種女性常見的感染病症。因女性與男性的生理結構之不同,女士患上尿道炎的機會較男士高,而陰道炎則有多種病因,兩者均能影響不同年齡的女性。以下解說尿道炎和陰道炎的成因、藥物治療、預防方法,亦會略述保健品和女性衞生用品的成效及副作用。
尿道炎
正常尿液是無菌的,包括無細菌、真菌、病毒。絕大部份的尿道炎是由細菌感染所致,而當中腸桿菌科如大腸桿菌佔大多數。因女性尿道出口接近陰道和肛門,因而該範圍附近的細菌有機會到散播到尿道,而且女性的的尿道較男性短,所以細菌容易從尿道散播到膀胱,甚至走到輸尿管和腎臟,引起更嚴重的感染和併發症,包括永久腎功能受損、敗血症(病菌入侵血液循環,繼而游走到其他身體器官,影響其功能)、孕婦早產等。
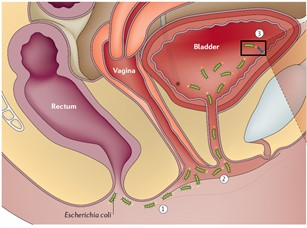
圖 1︰女性泌尿及生殖器下方 — 左至右分別為︰直腸(Rectum)之出口為肛門;陰道(Vagina);膀胱(Bladder)之出口為尿道 |
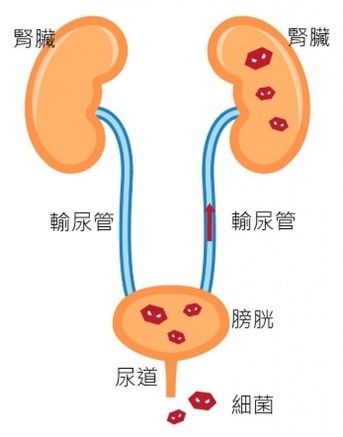
圖 2︰泌尿道感染 |
尿道炎患者未必會發現有症狀,但若有的話可能會感到小便灼痛、尿頻、小便不暢順(「屙唔清」)、尿液混濁,呈紅色、粉紅色或棕色,甚至下腹位置感到受壓或抽搐、腰背痛、發燒、發冷、噁心、嘔吐,這些症狀顯示可能是膀胱或腎臟受到感染,需要立即求醫。
風險因素:
- 年長或年幼者
- 懷孕
- 停經
- 性生活、新性伴侣
- 殺精劑
- 病史:免疫力低下(如癌症患者、接受免疫抑制治療者)、糖尿病、腎結石、前列腺肥大、導尿管、泌尿系統手術
因尿道炎絕多數是細菌感染引起,所以需要用抗生素治療以殺滅細菌。在香港,所有含抗生素的藥品(包括口服、針劑、外用如藥膏、陰道栓劑等等)必須由醫生處方,以避免抗生素受到濫用,以致抗藥性(又稱耐藥性,令抗生素難以殺滅細菌,令感染病症「冇藥醫」)和不必要的副作用或過敏反應。因此,當懷疑患上尿道炎,需儘快求醫,讓醫生作出檢查和診斷,處方合適的藥物,及早治療以免出現嚴重併發症。
非那吡啶 Phenazopyridine 是一種能舒緩尿道炎引起之痛楚的藥物,在香港屬監督售賣藥物,即在註冊藥房(「獲授權毒藥銷售商」;只有獲此牌照的零售商能展示「Rx」標誌)由註冊藥劑師指導及監督下銷售。儘管如此,非那吡啶治標不治本,患者仍須儘早看醫生。此藥最常見的副作用是小便變橙紅色或棕色,但無害,其他可能副作用包括腸胃不適、頭痛、暈眩等。有蠶豆症(G6PD 缺乏症;葡萄糖六磷酸去氫酵素缺乏症)人士不宜用非那吡啶。
尿道炎有機會復發,尤其在高風險和私密部位衞生欠佳人士(參看以下「預防及自理」部分)。復發次數頻繁者(即半年內2次或以上,或一年內3次或以上)可與醫生商量,獲處方預防性抗生素,在進行性行為時服,或連續服數個月的療程。
陰道炎
病菌感染是陰道炎最常見的成因。一些菌種自然存在於陰道範圍,身體狀況的改變或其他因素會令到部份菌種過度生長、免疫力下降,便會引致陰道炎。其他陰道炎的病因包括萎縮性陰道炎、對外用或陰道用產品(如肥皂、陰道清潔劑、殺精劑、衛生棉條)敏感等。
有些患者受到感染,但未必有症狀,即使有症狀亦不一定在初步評估階段便能找出病原,患者甚至可能同時有多種病原,令對症下藥便得因難,部份女性可能會長期受陰道炎困擾。因此,預防勝於治療!
陰道炎的症狀(如有)普遍包括陰道外刺痛,灼痛、痕癢、帶分泌物、異味、小便疼痛、進行性行為時疼痛等。部份人有相關症狀,但可能病因並非陰道炎,而是性病(如淋病、生殖器皰疹、生殖器疣,俗稱椰菜花)。以下表格簡單介紹幾類較常見的陰道炎病因,只供參考,切勿自行診斷!
| 念珠菌陰道炎 | 細菌性陰道炎 | 滴蟲性陰道炎 | 萎縮性陰道炎 | |
| 成因 | 念珠菌(真菌)感染 | 細菌感染,如:加德納菌、普雷沃氏菌 | 滴蟲(寄生蟲)感染
【性傳染病】 |
雌激素水平下降,減少對陰道的保護作用 |
| 風險因素 | 抗生素
類固醇 糖尿病 免疫功能低下 懷孕 |
抗生素
陰道沖洗 多位性伴侶 無保護的性行為 |
多位性伴侶
無保護的性行為 |
(圍)絕經期
盆腔電療 化療 (抑制)荷爾蒙治療 卵巢切除 吸煙 |
| 症狀特徵 | 十分痕癢,
豆腐渣樣分泌物 |
灰白色分泌物帶強烈魚腥味 | 黃綠色泡沫狀分泌物帶惡臭 | 陰道乾、紅,
或會同時有尿道炎症狀 |
| 治療 | 抗真菌藥︰
陰道藥膏、陰道栓劑、口服藥 |
抗生素︰
口服藥、陰道藥膏、陰道栓劑 |
抗生素口服藥
【性伴侶亦需接受治療】 |
陰道潤膚產品及
潤滑劑;荷爾蒙藥︰陰道藥膏、陰道栓劑、口服藥等 |
陰道栓劑用法:(來源:醫院管理局智友站)https://www.ha.org.hk/hadf/Portals/0/Docs/Leaflets/TC/Pessaries_(Vaginal_tablets).pdf
陰道炎患者遇上以下情況需要求醫:
- 第一次(懷疑)陰道感染 — 正如以上所説,陰道炎成因眾多,部份類似陰道炎的症狀實屬其他病因,因此需由醫生評估及檢查,以作出診斷
- (懷疑)細菌性或滴蟲性感染 — 這兩種感染有機會增加感染其他性病和孕婦早產的風險,而且上述已提及香港所有含抗生素的藥品,不論劑型,均屬醫生處方藥物,因此建議及早求醫
- 陰道出血
- 發燒、發冷、盆腔疼痛
- 糖尿病、免疫力低下、懷孕
- 一年多於四次陰道真菌感染 — 在香港,部份外用抗真菌藥如含克霉唑 Clotrimazole、益康唑 Econazole、咪康唑 Miconazole 的陰道藥膏和陰道栓劑屬註冊藥劑師監督售賣藥物。有些人在第一次陰道炎獲醫生診斷為念珠菌感染後,若出現復發時或會自行到藥房買抗真菌藥,但若復發次數太頻繁,便有需要讓醫生再評估狀況
預防及自理
因尿道炎和陰道炎的主因均為感染,兩者之預防方法離不開保持個人衞生,包括日常護理及進行性行為的注意事項。
| 建議:
用清水清洗下陰部位和周邊範圍;輕輕拍乾即可,不必大力擦拭 上廁所後由前面抹去後面 洗澡習慣淋浴,不要浸浴 穿棉質、寬鬆內衣及衣物 多飲水
|
避免:
忍尿 刺激物(如肥皂、部份女性衞生用品) 灌洗陰道 剃陰毛 使用不必要的抗生素
|
性行為:
進行性行為前清洗下陰部位和周邊範圍 用避孕套 進行性行為後飲水並且小便 減少性伴侶的數目
|
保健品及女性衞生用品
常見用於女性尿道炎及陰道炎的保健品如下:
| 保健品 | 研究之作用** | 副作用及藥物相沖 |
| 益生菌 Probiotics
大多產品含乳酸桿菌 Lactobacillus |
【尿道炎及陰道炎】
平衡微生態 減少細菌依附細胞 釋出抗菌、抗病毒物質 消炎 |
菌血症(免疫力低人士)
口服 : 與抗生素分隔至少 2 小時 |
| 蔓越莓 / 小紅莓 Cranberry |
【尿道炎】
減少細菌依附在尿道細胞上 |
腸胃不適、腹瀉
不適用於糖尿病、腎石、對亞士匹靈 Aspirin 敏感人士 或增加華法林 Warfarin 的出血風險 |
| D-甘露糖 D-mannose |
【尿道炎】
減少細菌依附在尿道細胞上 調節免疫系統 |
腸胃不適、腹瀉
不適用於糖尿病人士 |
| 維他命 C Ascorbic acid |
【尿道炎】
降低尿道酸鹼值 |
過量攝取或會引致腎結石、血色素沉著病(過多鐡質儲存在體內,如肝臟、心臟、胰臟)
成人每日最高攝入量為2000 亳克
|
| 植物性雌激素Phytoestrogens
如大豆、亞麻籽 |
【萎縮性陰道炎】
補充身體所缺乏的雌激素 |
患荷爾蒙相關疾病如乳癌、卵巢癌人士不宜服此類保健品,但日常飲食適量攝取尚可 |
** 大多屬實驗和理論性質,臨床證據(即實際用於人身上,對治療或預防病症的成效)不足
最後,不少人想「更徹底」地清潔下陰和陰道,會用女性衞生用品包括陰道沖洗、灌洗、清潔濕巾等。但其實這些產品有機會影響陰道範圍的酸鹼值及微生態菌,部份含香料和防腐劑等刺激物或會引起皮膚敏感。日常洗澡時用温水沖洗下陰便可。
資料來源:
尿道炎
- Gupta K, et al. International clinical practice guidelines for the treatment of acute uncomplicated cystitis and pyelonephritis in women: A 2010 update by the Infectious Diseases Society of America and the European Society for Microbiology and Infectious Diseases. Clin Infect Dis. 2011;52(5):e103-e120.
- National Institute for Health and Care Excellence. NICE guideline [NG109] – Urinary tract infection (lower): antimicrobial prescribing. Available at https://www.nice.org.uk/guidance/ng109.
- National Institute for Health and Care Excellence. NICE guideline [NG112] – Urinary tract infection (recurrent): antimicrobial prescribing. Available at https://www.nice.org.uk/guidance/ng112.
- Anger J, et al. Recurrent Uncomplicated Urinary Tract Infections in Women: AUA/CUA/SUFU Guideline (2022). Available at https://www.auanet.org/guidelines-and-quality/guidelines/recurrent-uti.
- Sihra N, et al. Nonantibiotic prevention and management of recurrent urinary tract infection. Nat Rev Urol. 2018;15(12):750-776.
陰道炎
- [No authors listed]. Vaginitis in Nonpregnant Patients: ACOG Practice Bulletin, Number 215. Obstet Gynecol. 2020;135(1):e1-e17.
- Sherrard J, et al. 2018 European (IUSTI/WHO) International Union against sexually transmitted infections (IUSTI) World Health Organisation (WHO) guideline on the management of vaginal discharge. Int J STD AIDS. 2018;29(13):1258-1272.
- Paladine HL, et al. Vaginitis: Diagnosis and Treatment. Am Fam Physician. 2018;97(5):321-329.
- Julie VS, et al. SOGC Clinical Practice Guideline – Vulvovaginitis: screening for and management of trichomoniasis, vulvovaginal candidiasis, and bacterial vaginosis. J Obstet Gynaecol Can. 2015;37(3):266-274.
- Sobel JD. UpToDate. Vaginal discharge (vaginitis): Initial evaluation. Last updated Oct 2022. Available at https://www.uptodate.com/contents/vaginal-discharge-vaginitis-initial-evaluation.
- Donders GGG, et al. Pharmacotherapy for the treatment of vaginal atrophy. Expert Opin Pharmacother. 2019;20(7):821-835.
- Neal CM, et al. Noncandidal vaginitis: a comprehensive approach to diagnosis and management. Am J Obstet Gynecol. 2020;222(2):114-122.
作者︰註冊藥劑師
最後更新日期:2022 年 12 月

